Har du noen gang hørt at to legemidler ikke bør tas sammen, men likevel har du fått dem skrevet ut av to ulike legemenn? Det er ikke bare en tilfeldighet - det er ofte et resultat av din genetiske oppbygning. Pharmacogenomics er nettopp det feltet som forklarer hvorfor én persons "sikre" dose kan være en dødssyke dose for en annen. Og det påvirker risikoen for farlige legemiddelvirkninger mer enn vi noen gang har trodd.
Det er ikke bare om du har "god" eller "dårlig" lever. Det handler om små endringer i DNA-et ditt - endringer som kan gjøre at din kropp enten bryter ned et legemiddel veldig fort, eller ikke bryter det ned i det hele tatt. Tenk på det som en nøkkel og et hengelås. Hvis du har den riktige nøkkelen (ditt genetiske mønster), fungerer legemidlet som det skal. Hvis ikke? Da kan det enten virke ikke noe, eller så blir det til en gift.
Hva er pharmacogenomics, og hvorfor er det viktig?
Pharmacogenomics er vitenskapen som studerer hvordan dine gener påvirker hvordan du reagerer på legemidler. Det er ikke bare om du er allergisk, eller om du har en dårlig lever. Det handler om små, men kritiske, genetiske varianter som påvirker hvordan legemidler blir absorbert, fordelt, brytt ned og fjernet fra kroppen. Denne kunnskapen har ikke vært tilgjengelig før etter at Human Genome Project ble fullført i 2003. Siden da har vi sett en eksplosjon i forståelsen av hvordan genetikk og legemidler henger sammen.
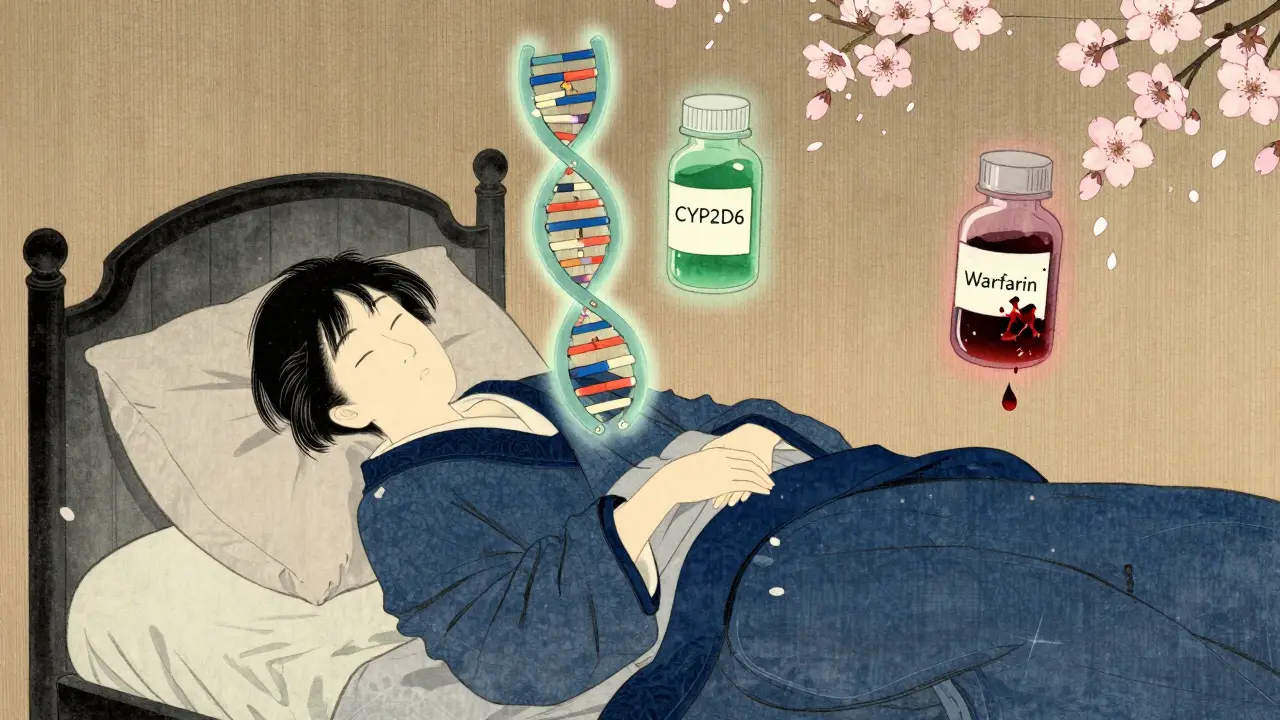
Et av de mest kjente eksemplene er CYP2D6-genen. Denne genetisk varianten bestemmer hvor raskt din kropp bryter ned over 25 % av alle legemidler som brukes i Norge - inkludert antidepressiva, smertestillende og antipsykotiske medisiner. Noen har en "supermetaboliserer"-versjon, og da må de ha høyere doser for å få effekt. Andre har en "svakmetaboliserer"-versjon - og da kan en vanlig dose føre til giftige nivåer i blodet. Det er ikke bare teori. I 2023 hadde over 100 legemiddel-gene-parer klare kliniske retningslinjer fra Clinical Pharmacogenetics Implementation Consortium (CPIC).
Hvordan genetikk forverrer legemiddelinteraksjoner
Vanlige legemiddelinteraksjoner handler om at ett legemiddel påvirker et annet - for eksempel at grapefrukt øker nivået av et legemiddel i blodet. Men pharmacogenomics legger til en ny dimensjon: hva skjer når et legemiddel påvirker et annet legemiddel - og din genetikk er i spill?
Det finnes tre hovedmekanismer:
- Inhibisjon: Et legemiddel blokkerer en genetisk enzymer (som CYP2D6), og gjør at et annet legemiddel ikke kan brytes ned. Resultat? Giftige nivåer.
- Induksjon: Et legemiddel øker produksjonen av en genetisk enzymer, og gjør at et annet legemiddel blir brytt ned for fort. Resultat? Ingen effekt.
- Phenoconversion: Et legemiddel kan midlertidig endre hvordan genetikk din uttrykkes. En person med "supermetaboliserer"-gen kan bli midlertidig "svakmetaboliserer" hvis hun tar et annet legemiddel som hemmer enzymet. Det er som om kroppen din plutselig har byttet genetisk identitet - og legemidlet du har tatt i årer nå blir farlig.
En studie fra 2022 viste at når man legger til genetisk informasjon i en vanlig legemiddelinteraksjonsdatabase, øker antallet klinisk relevante interaksjoner med 34 %. Det betyr at en vanlig database som sier "ikke kombiner A og B" kan overse at du, med din genetikk, er i ekstremt høy risiko - selv om du ikke tar noe annet enn A og B.
Eksempler fra virkeligheten: Hva skjer i praksis?
La oss ta tre konkrete eksempler:
- Azathioprin og TPMT: Pasienter med en svak TPMT-genvariant kan utvikle alvorlig benmargssvikt hvis de får standard dose. CPIC anbefaler at de får 5-10 % av normal dose. Uten genetisk testing, er risikoen for død høy.
- Carbamazepin og HLA-B*15:02: Pasienter med denne genvarianten har 50-100 ganger høyere risiko for alvorlig hudreaksjoner som Stevens-Johnson-syndrom. I Asia er denne varianten vanlig - i Norge sjeldnere. Men hvis du har asiatiske forfedre, er testing kritisk.
- Warfarin og CYP2C9/VKORC1: To genetiske varianter påvirker hvordan warfarin fungerer. En studie viste at med genetisk dosering, reduseres blødning med 31 % og tid i trygge nivåer øker med 27 %. Uten genetikk? Du er i skyggen av en kule.
Disse er ikke teoretiske eksempler. De er i legemiddelmerknadene til FDA og EMA. Og de er i bruk ved Mayo Clinic, Vanderbilt og andre ledende sykehus - hvor 89 % av pasientene har minst én "handlingsrettet" genetisk variant.

Hvorfor vanlige legemiddelcheckere ikke er nok
De fleste legemiddelprogrammer i apotek og sykehus bruker databaser som Lexicomp eller Micromedex. De sjekker om to legemidler kan kollidere. Men de ignorerer din genetikk. De ser ikke om du er en svak metaboliserer. De ser ikke om du har en genvariant som gjør at du reagerer ekstremt på et legemiddel.
En studie fra 2022 viste at når man legger til genetisk data i en vanlig database, øker antallet klinisk relevante interaksjoner med 90,7 %. Det betyr at over 9 av 10 pasienter som får en "grønn" interaksjonsmelding, faktisk er i høy risiko - bare fordi deres genetikk ikke ble tatt hensyn til.
Det er som å sjekke om to biler kan kjøre sammen - uten å se om veien er iset, eller om sjåføren er blind. Genetikk er veien. Og du er sjåføren.
Hvorfor er ikke alle testet?
Det er ikke fordi det ikke fungerer. Det er fordi det er vanskelig.
Barriere 1: Ikke alle legemiddel-gene-parer har klare retningslinjer. Bare 22 % av de 148 genetiske assosiasjonene som FDA har listet opp, har støtte fra CPIC. Det betyr at legene ikke vet hva de skal gjøre med mange resultater.
Barriere 2: Ikke alle sykehus har integrert testing. Bare 15 % av amerikanske helseforetak har lagt PGx-testing inn i elektroniske journaler. I Norge er det sannsynligvis lavere. Det er ikke fordi det ikke er mulig - det er fordi det koster. En gjennomsnittlig implementering koster 1,2 millioner dollar per sykehus.
Barriere 3: Legene og apotekerne er ikke trent. En undersøkelse fra 2023 viste at bare 28 % av apotekere følte seg kompetente til å tolke genetiske resultater. De får ikke en klinisk beskrivelse - de får en kode: "CYP2D6 poor metabolizer". Og det er som å gi en lege en kryptisk melding uten oversettelse.
Barriere 4: Det er ikke dekket av forsikring. Bare 19 CPT-koder finnes for PGx-testing i USA, og gjennomsnittlig refusjon er 250-400 dollar. I Norge er det ingen klart definert refusjonsordning - og det skaper en klyngeeffekt: bare de rikeste får testing.

Hva skjer i fremtiden?
Det er ikke bare en trend - det er en revolusjon i gang.
NIHs "All of Us"-program har allerede returnert PGx-resultater til over 250 000 mennesker. FDA vil i 2024 legge til 24 nye gen-legemiddel-parer i sin database. CPIC jobber med retningslinjer for "dobbeltslag"-situasjoner - der en pasient er både en svak metaboliserer og tar et legemiddel som hemmer enzymet.
AI-modeller viser at med genetisk data, kan dosering av warfarin bli 37 % mer nøyaktig. Det er ikke bare bedre - det er livreddende.
Men det er en fare: genetisk urettferdighet. Bare 2 % av PGx-forskningen er basert på personer med afrikansk arv. Det betyr at retningslinjene vi har nå, kan være ugyldige for en stor del av verden. Det er ikke bare et teknisk problem - det er et menneskeverdiproblem.
Hva kan du gjøre nå?
Om du tar fem eller flere legemidler - spesielt antidepressiva, smertestillende, antipsykotiske eller blodfortynnende midler - bør du spørre legen din om PGx-testing. Det er ikke en eksotisk test. Det er en grunnleggende sikkerhetskontroll.
Om du har fått en genetisk test gjennom 23andMe eller en annen tjeneste: del resultatene med legen din. Ikke bare lag dem i en mappe. De kan redde livet ditt.
Det er ikke om du er "for ung" eller "ikke syk nok". Det er om du er i risikogruppen. Og den gruppen er større enn du tror.
Pharmacogenomics er ikke science fiction. Det er nå. Og det er den enkleste måten vi har for å gjøre legemiddelbehandling tryggere - for deg, for din familie, for alle som tar flere legemidler.
8 Comments
Susanne Brevik Årre
Jeg har vært på antidepressiva i årevis, og det har vært en kamp hele veien. En gang fikk jeg en dose som gjorde meg helt ut av verden – ingen sa noe om at jeg kanskje var en svak metaboliserer. Det var ikke før jeg fikk gjort en genetisk test at alt endret seg. Nå går jeg med en dose som faktisk fungerer, og ikke gjør meg til en zombie.
Det er ikke bare om du har "god lever". Det er om du har riktig nøkkel i ditt DNA. Jeg vil bare si: hvis du tar flere legemidler, spør om testing. Det er ikke en luxus – det er en grunnleggende sikkerhet.
jens tore Skogen
har du hørt om cyp2d6? jaja det er jo helt galt. jeg tok smertestillende og antidepressivum samtidig og ble helt død på beina. ingen sa meg at jeg kanskje var en slow metabolizer. nå har jeg testa meg og det var helt løsning. bare si ja til testing. det er ikke noe å skamme seg for. det er smarte ting du gjør for deg selv.
Rune Bjørnerås
Dette er kanskje den viktigste teksten jeg har lest i år. Vi snakker ikke om dette nok. Det er ikke nok å sjekke legemiddelinteraksjoner – vi må sjekke menneskene. Din genetikk er din unique identifier når det gjelder behandling. Hvis du tar fem eller flere legemidler, er du i risikogruppe. Ikke vent til noe går galt. Gå til legen din i dag. Spør om PGx. Det er ikke en eksperimentell test. Det er en sikkerhetsstandard som ikke skal vente på at noen blir død før den blir standard.
Vi må endre systemet. Ikke bare for deg. For alle.
Kari Morrison
Jeg har en venn som døde av en legemiddelreaksjon. De sa at det var en tilfeldighet. Men det var ikke. Han hadde en genvariant som ingen visste om. Ingen testet ham. Ingen sa noe. Jeg tenker på det hver gang jeg får et nytt legemiddel. Det er ikke bare om du er syk. Det er om du er i systemet. Og systemet ser ikke deg. Det ser bare en kode.
Egil Ruefli
Det er imponerende hvor grundig og systematisk denne teksten er. Den fremhever en kritisk og underutviklet dimensjon i klinisk farmakologi: den genetiske variabiliteten i farmakokinetikk og farmakodynamikk. Det er ikke lenger tilstrekkelig å basere dosering på gjennomsnittsdata, ettersom CYP-enzymene viser en ekstrem polymorfisme, spesielt CYP2D6 og CYP2C19. Den kliniske relevansen av CPIC-veiledningene er imidlertid fortsatt begrenset av manglende implementering i primær- og spesialisthelsetjenesten. Det er et systematisk problem, ikke et teknologisk. Det krever en reorganisering av klinisk praksis, ikke bare en tilføyelse av en genetisk test.
johan strømmen
ja ja, genetikk og legemidler, jeg hørte det før. men er det ikke bare for rike folk? jeg har ikke penger til å teste meg. og legen min sier "vi har ikke ressurser". så jeg sitter her og prøver meg frem med piller. det er ikke bare usikkert. det er skremmende.
Inge Susanti
hva hvis dette er en skjult måte for farmasøytiske selskaper å tjene mer penger? testingen koster, og så får du nye piller? hva med alle de andre genene de ikke tester for? og hva med at de bare tester for de som de har medisin til? det er ikke vitenskap. det er kontroll. du tror du er fri når du får en "grønn" melding, men du er bare i et annet system. de vet hva du har. og de vet hva du trenger. og de vil ha pengene.
Edvard Thorden
Det er viktig å skille mellom det som er vitenskapelig bevist og det som er spekulativt. CYP2D6 og TPMT har sterke bevis. Men mange av de andre gen-legemiddel-parene har svake eller motstridende data. Vi må være forsiktige med å fremme PGx som en panasea. Det er ikke bare om du har en variant – det er om varianten har klinisk relevans. Og det er ikke bare om du er en "svak metaboliserer" – det er om du faktisk får en giftig konsentrasjon. Det krever mer enn en genetisk test. Det krever en klinisk vurdering. Men ja – jeg er enig i at vi må gjøre mer. Ikke fordi det er populært. Men fordi det er riktig.